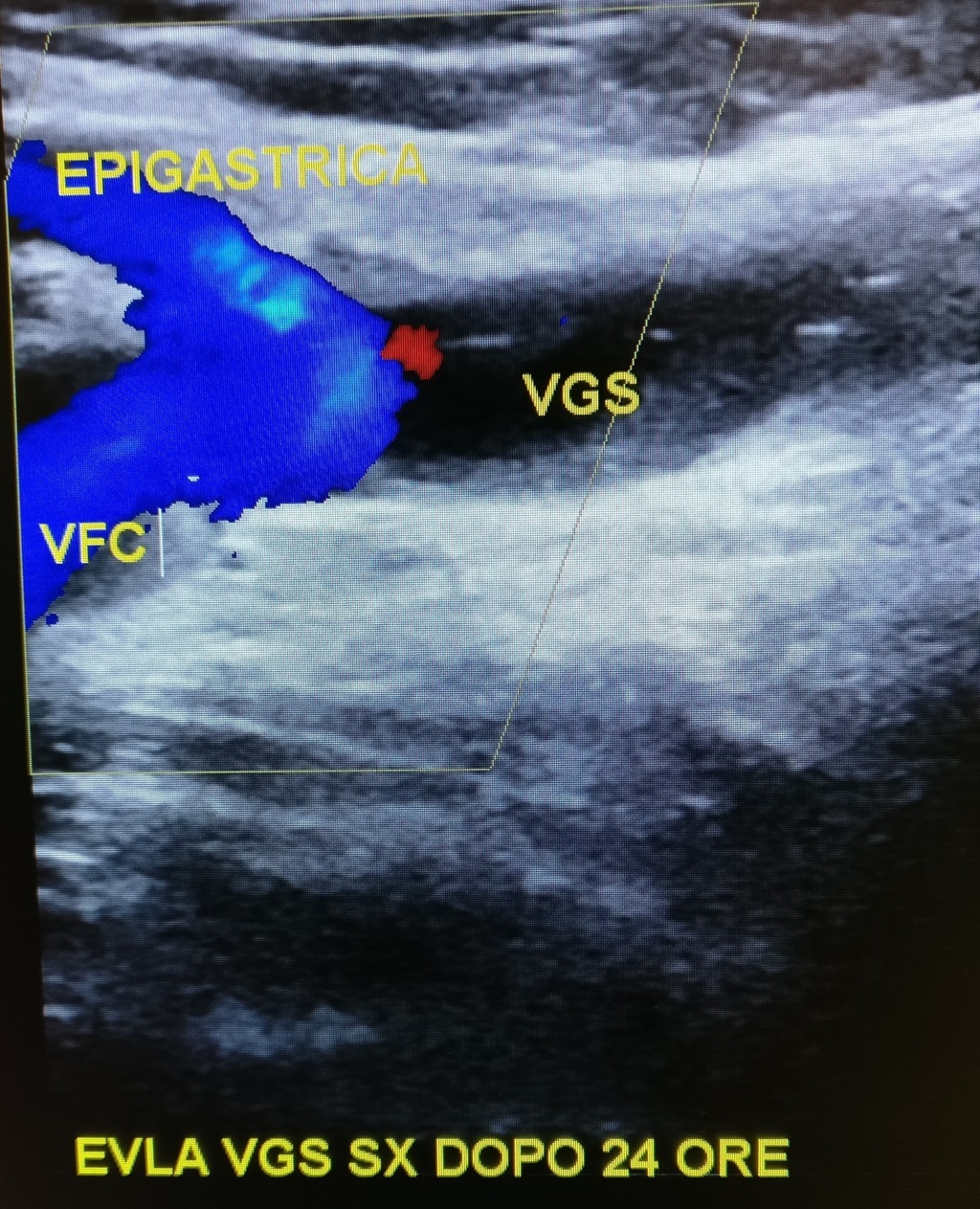
Tutti i pazienti trattati con il laser endovenoso per la patologia varicosa in anestesia locale, vengono controllati nell’immediato post operatorio e dimessi 1 ora dopo l’intervento.. Il giorno dopo l’intervento vengono tutti ricontrollati sia clinicamente che con un’eco color doppler presso presso il mio Studio di Flebologia Avanzata o presso il Vein Center della Life Clinic.
Se non controindicato, al paziente verrà consigliato di assumere, al bisogno, una compressa di anti-infiammatorio al bisogno al fine di controllare in misura ottimale il fastidio (mai il dolore vivo) che il paziente stesso potrebbe avvertire lungo il decorso della vena trattata e nella sede delle eventuali flebectomie.
Anticoagulanti quali eparina a basso peso molecolare verranno prescritti 12 ore prima sera dell’intervento e per le seguenti 2 settimane, 1 iniezione sottocute ogni 24 ore.
Il trattamento, come detto, è di tipo ambulatoriale (ovvero con dimissione immediata).
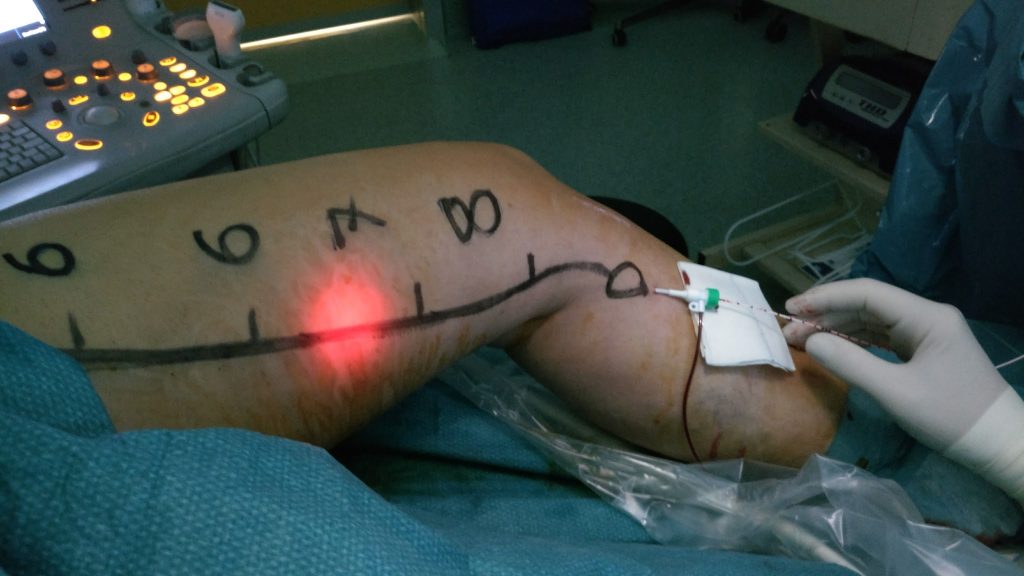
Una volta entrato nell’ambulatorio chirurgico presso il Vein Center, il paziente verrà sottoposto a mapping ecocolordoppler, cioè una cartografia venosa che evidenzierà il decorso della safena da trattare mediante un disegno sulla cute dell’arto inferiore da trattare; successivamente il paziente viene preparato per l’intervento con l’allestimento del campo operatorio con disinfezione e materiale sterile. Inizia quindi la fase di inserimento nella safena di un sottile filo guida tramite accesso percutaneo con un sottile ago in anestesia locale, poi di un cateterino e quindi della sottilissima fibra laser; questa viene fatta risalire sino a circa 2 cm. dallo sbocco della safena nella vena femorale (o nella poplitea nel caso in cui si intervenga sulla piccola safena). Il corretto posizionamento della fibra viene controllato per mezzo dell’ecografo, manovrato direttamente da me. Praticata l’anestesia locale lungo il decorso della safena, la vena stessa viene quindi fotocoagulata eseguendo una graduale e progressiva retrazione della fibra laser (tecnicamente chiamata pull back). Ciò fatto, l’arto viene inguainato in una calza elastica del tipo “monocollant”, 2° classe di compressione. Salvo diverse indicazioni, questa andrà mantenuta in sede per 24 ore, poi per una settimana 12 ore solo di giorno.
A seguito della mia esperienza specifica maturata ed in accordo con i più, io tendo a non trattare, se presenti, varici safeniche di gamba al termine di EVLA, in quanto queste tendono a scomparire o a ridursi significativamente in modo spontaneo e nell’arco di tempo di 3 mesi circa. Solo successivamente, in occasione quindi del secondo controllo, provvedo all’eventuale ecosclerosi ambulatoriale con schiuma delle varici residue. Tale atteggiamento mira a ridurre ancor di più il trauma dell’intervento (realmente minimo), evitando così un trattamento aggiuntivo spesso non necessario.
Per agevolare l’ingresso della fibra all’interno della vena, viene praticata una mini incisione, della lunghezza media di 2 mm, che non richiede l’applicazione di punti di sutura, i microlembi cutanei vengono avvicinati e sigillati con adesivo tissutale (colla per cute) o con steri strips; già a poche settimane di distanza dall’intervento risulteranno praticamente invisibili.
Le complicanze gravi direttamente correlabili con la procedura testè descritta (trombosi venosa profonda, embolia polmonare), sono molto rare. Possibile è la comparsa dopo 2-3 gg, a livello della faccia mediale della coscia o nella sede delle eventuali flebectomie, di una soffusione ecchimotica che scomparirà spontaneamente nell’arco di 10-15 gg. Possibile è anche la comparsa, attraverso la medicazione ed ancora nel caso in cui siano state eseguite miniflebectomie, di chiazze rosate espressione della filtrazione attraverso le piccole ferite cutanee del liquido anestetico. Raramente, tali chiazze possono essere di colore rosso vivo e quindi segno di un modesto sanguinamento; in tal caso, il/la paziente non dovrà far altro che sdraiarsi ed alzare l’arto di 45°, mantenendo tale posizione per 10’ ca., eseguendo una compressione locale.
Il primo controllo post-operatorio, se non diversamente richiesto, verrà solitamente eseguito il giorno dopo l’intervento. Il secondo controllo verrà programmato a distanza variabile a seconda del caso, ma in genere a un mese dopo l’intervento; successivamente a 3-6 mesi per valutare un eventuale completamento con ecosclerosi.
Il trattamento delle vene malate può non risolvere per tutta la vita il problema delle varici, essendo la Malattia Venosa Cronica una malattia evolutiva. Nel 20% dei casi circa queste possono con il passare del tempo ripresentarsi in misura più o meno evidente anche dopo un trattamento eseguito a regola d’arte, favorite in questo da una tendenza individuale e/o familiare (meiopragia della parete venosa, che risulta cioè geneticamente predisposta a cedere perdendo elasticità e a causare le varici), dal tipo di lavoro svolto, da uno stile di vita non corretto ovvero dalla non osservanza delle regole a suo tempo fornite dallo specialista, dal sovrappeso, da una eventuale gravidanza, dall’uso prolungato di cortisonici o di ormoni estro progestinici. E’ per questo motivo opportuno e quindi consigliabile che il paziente si presenti allo specialista almeno una volta all’anno per un controllo clinico ed eventualmente ecocolordoppler della circolazione venosa. In tali occasioni potrà presentarsi l’indicazione ad un piccolo ritocco generalmente non chirurgico, ma con iniezione di schiuma, di ben poco peso per il paziente vista la precocità della diagnosi, da eseguirsi sull’arto operato ovvero al trattamento di un reflusso venoso nel frattempo comparso a livello dell’arto contro laterale.